睡眠時無呼吸症候群とは
 睡眠時無呼吸症候群(SAS)は、睡眠中に「いびき」をかくことで有効な呼吸ができず、呼吸が繰り返し停止する病気です。大抵の場合一緒に住む家族からいびきを指摘されることで見つかります。10秒以上の呼吸停止を「無呼吸」とし、浅い呼吸を「低呼吸」と言います。これらが1時間に5回以上起こり、かつ以下の症状がみられる場合は、睡眠時無呼吸症候群と診断されます。睡眠が浅くなって日中の過度な眠気・疲労感が生じたり、集中力・記憶力が下がったりすると、日常生活や職務に影響を及ぼしてしまいます。また、呼吸が停止する度に体は酸素不足に陥り、心臓や他の臓器にも負荷がかかってしまいます。
睡眠時無呼吸症候群(SAS)は、睡眠中に「いびき」をかくことで有効な呼吸ができず、呼吸が繰り返し停止する病気です。大抵の場合一緒に住む家族からいびきを指摘されることで見つかります。10秒以上の呼吸停止を「無呼吸」とし、浅い呼吸を「低呼吸」と言います。これらが1時間に5回以上起こり、かつ以下の症状がみられる場合は、睡眠時無呼吸症候群と診断されます。睡眠が浅くなって日中の過度な眠気・疲労感が生じたり、集中力・記憶力が下がったりすると、日常生活や職務に影響を及ぼしてしまいます。また、呼吸が停止する度に体は酸素不足に陥り、心臓や他の臓器にも負荷がかかってしまいます。
睡眠時無呼吸症候群は、循環器疾患と密接な関係があり、高血圧や心疾患、不整脈、脳卒中のリスクを上昇させてしまう病気です。そのため治療を受けないでいると、死亡リスクが高まることが示されています。「いびき」を言われたことがある方や症状に心当たりがある方は、放っておかずに診断と治療を受けるようにしましょう。
睡眠時無呼吸症候群の症状
- いびきが大きい
- 家族の方から睡眠中に呼吸が止まっていたと指摘された
- 夜、頻繁にトイレで目覚める
- 息苦しさで目が覚める
- 浅い睡眠で、休息をとったと感じられない
- 日中になると眠気が強くなる
- 体がだるく、集中力や記憶力が下がっている
- 運転中、居眠りによる事故を起こしそうになった
いびきや呼吸の停止はご本人が気付きにくく、ご家族やパートナーからの指摘をきっかけに気付くことも少なくありません。
日中の過度な眠気が仕事に影響を及ぼす場合や、運転業務を行う方は、睡眠時無呼吸症候群の検査を受けるようにしましょう。放っておくと交通事故などのような、命に関わる事態が起こる恐れもあります。
睡眠時無呼吸症候群の原因
 睡眠時無呼吸症候群(SAS)には、閉塞性(OSAS)と中枢性(CSAS)、および両者の特徴を持つ混合性の3タイプがあります。この中で一番多いのは閉塞性です。
睡眠時無呼吸症候群(SAS)には、閉塞性(OSAS)と中枢性(CSAS)、および両者の特徴を持つ混合性の3タイプがあります。この中で一番多いのは閉塞性です。
閉塞性は、睡眠中に鼻から喉にかけての上気道が閉塞する(または狭窄する)ことで起こります。気道の狭窄によっていびきが発生し、気道の閉塞によって無呼吸状態に陥ります。閉塞性の主な原因は肥満で、脂肪が特に首や喉周りについて気道を狭くすることでおきます。
他にも、顎の発育不良(小顎症)や扁桃腺の肥大、舌の大きさ(巨舌症)、口蓋垂や軟口蓋の狭窄などが原因となります。日本人の顔の形状や小さな顎も無呼吸を引き起こす要因であり、肥満でない方にも無呼吸はみられます。
睡眠時無呼吸症候群が引き起こす問題
日常生活の問題
 昼間の眠気は、日々の活動に障害をもたらし、注意力欠如や居眠り、重要なミーティングでの睡魔など、職務遂行に深刻な影響を及ぼします。特に、運転時の眠気は危険が伴います。実際に、睡眠時無呼吸症候群によって交通事故や鉄道事故が発生したケースも報告されています。また、抑うつや不眠症、男性の性機能障害など、多岐にわたる健康上の問題に繋がる恐れもあるため、早いうちからの診断と治療が求められます。
昼間の眠気は、日々の活動に障害をもたらし、注意力欠如や居眠り、重要なミーティングでの睡魔など、職務遂行に深刻な影響を及ぼします。特に、運転時の眠気は危険が伴います。実際に、睡眠時無呼吸症候群によって交通事故や鉄道事故が発生したケースも報告されています。また、抑うつや不眠症、男性の性機能障害など、多岐にわたる健康上の問題に繋がる恐れもあるため、早いうちからの診断と治療が求められます。
疾患の問題
高血圧症
閉塞性睡眠時無呼吸症候群(OSAS)は高血圧の原因にもなる病気です。実際に、閉塞性睡眠時無呼吸症候群の患者様の約50%に高血圧がみられ、高血圧の患者様の約30%に閉塞性睡眠時無呼吸症候群が認められるとの研究結果もあります。特に、薬による治療が効かない高血圧や、朝の高血圧が目立つ方は閉塞性睡眠時無呼吸症候群を潜在的に抱えている可能性があります。閉塞性睡眠時無呼吸症候群の場合はCPAP治療を行うと、血圧を下げられる可能性が高くなります。
心不全
閉塞性睡眠時無呼吸症候群(OSAS)は心臓に過大なストレスを与え、心機能の衰えを引き起こすリスクがあります。心不全を抱える患者様においては、閉塞性睡眠時無呼吸症候群の発症率が高く、治療を受けない場合、死亡の危険性が高まるとの研究があります。CPAP治療を行うと心臓への負担が軽減されるため、心機能を守ることに期待できます。
心血管病(虚血性心疾患や
脳卒中など)
閉塞性睡眠時無呼吸症候群(OSAS)は、低酸素血症や交感神経系の過剰な活性化を引き起こしてしまう病気です。それによって高血圧や動脈硬化の進行リスク、心筋梗塞や脳卒中などの心血管疾患のリスクが高くなります。
そのため、健常人と比較して閉塞性睡眠時無呼吸症候群の患者様は死亡リスクが高まることが確認されていますが、適切な治療で閉塞性睡眠時無呼吸症候群を改善していけば、死亡率を下げることは可能です。
不整脈
実際に、閉塞性睡眠時無呼吸症候群(OSAS)によって不整脈を合併するケースは決して少なくありません。無呼吸の回数が多くなるほど、また低酸素血症が深刻になるほど、不整脈のリスクも高くなります。
特に、夜間に発生する不整脈は閉塞性睡眠時無呼吸症候群の患者様の約50%にみられます。重度の閉塞性睡眠時無呼吸症候群の患者様では、通常の2倍~4倍も不整脈のリスクがあるとされています。
不整脈の中でも心房細動に関しては、カテーテルアブレーション治療後に睡眠時無呼吸症候群の治療であるCPAP療法をした方が再発が少なかったとも報告されており睡眠時無呼吸症候群の治療が不整脈治療にもつながることもあります。
このような症状を防ぐためにも、閉塞性睡眠時無呼吸症候群の治療を進める必要があります。
睡眠時無呼吸症候群の検査
 無呼吸低呼吸指数(AHI:Apnea Hypopnea Index)が1時間に5回以上で、かつ特定の症状がみられる場合、睡眠時無呼吸症候群と診断されます。
無呼吸低呼吸指数(AHI:Apnea Hypopnea Index)が1時間に5回以上で、かつ特定の症状がみられる場合、睡眠時無呼吸症候群と診断されます。
無呼吸低呼吸指数が5~20回は軽度、20~40回は中度、40回以上は重度と分類され、それぞれの重症度に合わせた治療が選択されます。
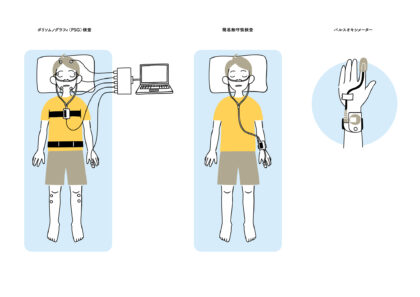
検査にはご自宅でも行える簡易検査と、より詳しく調べられる終夜睡眠ポリグラフ検査(PSG)があります。無呼吸が疑われる場合、通常は簡易検査から始めます。この検査で無呼吸低呼吸指数が40回以上でしたら、睡眠時無呼吸症候群と診断し治療を行います。無呼吸低呼吸指数が40回未満だった場合は、PSG検査による確定診断が必要です。
簡易検査
睡眠中の呼吸やいびきなどの状況を確認するために手の指や鼻の下にセンサーをつけて就寝し、睡眠時無呼吸症候群かどうかを調べることができます。
検査機器のデータを解析し、AHI(Apnea Hypopnea Index:無呼吸低呼吸指数)を算出し、それをもとに治療方針を決定します。
精密終夜睡眠ポリグラフィー検査
(フルPSG検査)
当院では簡易検査より詳細に調べられるご自宅での終夜睡眠ポリグラフィー(PSG)検査にも対応可能です。
簡易検査よりもやや複雑な装着が必要ですが、呼吸状態に加えて睡眠の質を確認することもできます。
入院による精密検査に比べ、入院費がかからないので費用を抑えることができます。
検査費用
| 費用(3割負担の場合) | |
| 簡易検査 | 2,700円 (診察代別) |
| 精密終夜睡眠 ポリグラフィー検査 (フルPSG検査) |
11,250円 (診察代別) |
睡眠時無呼吸症候群の治療
CPAP療法
 CPAP治療は、中等度から重度の患者様に対して行われる治療法です。無呼吸状態の改善において、高い効果が得られます。
CPAP治療は、中等度から重度の患者様に対して行われる治療法です。無呼吸状態の改善において、高い効果が得られます。
鼻に管を着けて行う方法や鼻と口を覆うマスクで空気を送り込むことで気道を確保します。これにより、無呼吸やいびきが減少し、深い睡眠を促進し、昼間の眠気を軽減します。高血圧の患者様の場合、血圧の改善においても役立ちます。
CPAP治療は、簡易検査で無呼吸低呼吸指数が40回以上、またはPSG検査で無呼吸低呼吸指数が20回以上だった場合に保険適用されます。治療後は定期的なフォローアップが必要で、治療効果の確認と機器設定の調整が行われます。適切な管理により、患者様の生活の質が向上します。
治療費用
| 費用(3割負担の場合) | |
| CPAP | およそ4,050円/月 |
他施設でCPAP治療を
実施しており、転院を
お考えの方へ
他の医療機関でCPAP治療を受けている方は紹介状をご提出いただきますと、当院にて治療を継続していただくことが可能です。
口腔内装置
 口腔内装置(マウスピース)は、軽度の睡眠時無呼吸症候群治療に用いられることが多い装置です。下顎を前方へと軽く押し出すことで上気道を拡張し、無呼吸やいびきのリスクを減少させます。専用のマウスピースは睡眠中につけていただきます。
口腔内装置(マウスピース)は、軽度の睡眠時無呼吸症候群治療に用いられることが多い装置です。下顎を前方へと軽く押し出すことで上気道を拡張し、無呼吸やいびきのリスクを減少させます。専用のマウスピースは睡眠中につけていただきます。
耳鼻咽喉科的手術
睡眠時無呼吸症候群が扁桃腺やアデノイドの肥大によって起こっていた場合は、手術による治療が有効です。この手術は特に、お子様の睡眠時無呼吸症候群治療に用いられています。
さらに、鼻中隔湾曲症や慢性副鼻腔炎などによって鼻の通りが良くなく、CPAP治療があまり効かなかった場合も、この手術が行われます。
日常生活で実践できること
減量
「太ったことをきっかけにいびきの回数が多くなった」というケースは多々あります。その場合は体重を落とすことで、いびきの症状が軽減される可能性があります。
晩酌をやめる
就寝前の飲酒は血液の循環が良くなり粘膜を腫れさせ、いびきを起こす原因にもなります。夜遅くにお酒を飲んですぐに寝てしまう癖がある方、寝酒する習慣がある方は、飲酒を控えることでいびきの改善が期待できます。

















